03/06/2022
En el complejo mundo de las Unidades de Cuidados Intensivos (UCI), donde los pacientes se enfrentan a condiciones médicas críticas, los profesionales de la salud necesitan herramientas fiables para evaluar la gravedad de la enfermedad y predecir posibles resultados. Una de estas herramientas fundamentales es el sistema de puntuación APACHE.
La escala APACHE, acrónimo de Acute Physiology and Chronic Health Evaluation (Evaluación Fisiológica Aguda y Crónica de la Salud), es un sistema de clasificación de la gravedad de la enfermedad que se utiliza ampliamente en las UCI para predecir el pronóstico de los pacientes, típicamente la mortalidad. Este sistema se basa en la recopilación de datos fisiológicos del paciente durante las primeras 24 horas de su ingreso en la UCI, ya que este período inicial es crucial para determinar la severidad del estado del paciente.
El APACHE evalúa una serie de variables fisiológicas agudas, la edad del paciente y la presencia de enfermedades crónicas preexistentes. La lógica detrás de utilizar los peores valores fisiológicos registrados en las primeras 24 horas es capturar la máxima inestabilidad del paciente al inicio de su estancia en la UCI. Cuanto mayor sea la desviación de los valores fisiológicos respecto a los rangos normales, mayor será la puntuación APACHE, lo que indica una mayor gravedad de la enfermedad y, consecuentemente, un peor pronóstico.
La escala APACHE ha evolucionado a lo largo del tiempo para mejorar su precisión y aplicabilidad a diversas poblaciones de pacientes. La versión inicial, APACHE I, fue simplificada dando lugar a la versión APACHE II. Este es uno de los sistemas de puntuación pronóstica más fiables y ha sido validado tanto para pacientes de UCI quirúrgicas como no quirúrgicas. Se considera simple, clínicamente útil, precisa y válida.
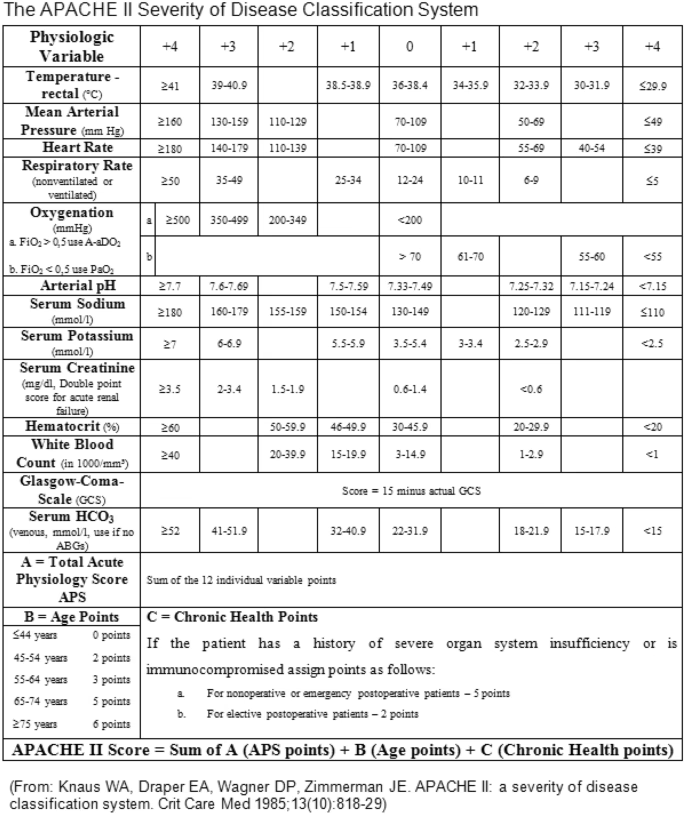
El cálculo del APACHE II se basa en 12 mediciones fisiológicas rutinarias, la edad del paciente y la presencia o ausencia de cirugía de emergencia o electiva. Las variables fisiológicas incluyen: temperatura rectal, presión arterial media, frecuencia cardíaca, frecuencia respiratoria, oxigenación (evaluada a través de la presión arterial de oxígeno o el gradiente alveolo-arterial de oxígeno dependiendo de la fracción inspirada de oxígeno), pH arterial, valores de sodio y potasio en suero, creatinina plasmática, nitrógeno ureico en sangre (BUN), hematocrito y recuento de glóbulos blancos. También se incluye la Escala de Coma de Glasgow (GCS) para evaluar el estado neurológico. La presencia de condiciones crónicas de salud, como enfermedad hepática crónica, también suma puntos a la calificación final. El rango de puntuación del APACHE II puede variar entre 0 y 71.
Posteriormente, se introdujo el sistema APACHE III, que añadió cinco nuevas variables al sistema APACHE II. Esta evolución continuó en 2006 con la introducción del APACHE IV, que remodeló el APACHE III y añadió aún más variables para su cálculo. Entre las nuevas variables incluidas en APACHE IV se encuentran la ventilación mecánica, el impacto de la sedación en la Escala de Coma de Glasgow (GCS), la relación PaO2/FiO2, la trombólisis y subgrupos específicos de enfermedades. Esto hace que el APACHE IV sea más complejo, con más variables y, por lo tanto, más laborioso de calcular que el APACHE II.
La comparación entre el rendimiento de APACHE II y APACHE IV en la predicción de la mortalidad en pacientes de UCI ha sido objeto de diversos estudios, con resultados a menudo contradictorios. Mientras algunas investigaciones sugieren que APACHE IV podría ser un mejor predictor de mortalidad en ciertos grupos de pacientes, otras concluyen que ambos sistemas funcionan igualmente bien. Un estudio específico en pacientes con shock séptico en una UCI india encontró que, en esa población particular, tanto APACHE II como APACHE IV subestimaron la mortalidad, aunque APACHE II mostró una capacidad discriminatoria marginalmente mejor (AUC de 0.78) que APACHE IV (AUC de 0.74) para diferenciar entre sobrevivientes y no sobrevivientes. Sin embargo, hubo una buena correlación entre los dos modelos.
Es crucial entender que no existe un puntaje APACHE "normal" en el sentido de un valor de referencia para una persona sana. El APACHE es una escala de gravedad. Un puntaje más bajo indica una menor severidad de la enfermedad y un menor riesgo predicho de mortalidad, mientras que un puntaje más alto indica una mayor severidad y un mayor riesgo predicho. Por ejemplo, en el estudio sobre shock séptico, el puntaje APACHE II medio fue de 16.7 ± 5.53 y el APACHE IV medio fue de 67.25 ± 25.99, pero estos son promedios de una población enferma, no valores "normales". Los pacientes que no sobrevivieron tuvieron puntajes significativamente más altos en ambos sistemas en comparación con los sobrevivientes.
En otro estudio centrado en pacientes postoperatorios de cirugía cardíaca, el puntaje APACHE II medio global fue de 7.9 ± 4. Aquí, el mejor valor de corte del APACHE II para predecir mortalidad intrahospitalaria fue de 12. Los pacientes con un APACHE II igual o mayor a 12 tuvieron una mortalidad significativamente mayor (17.2%) en comparación con aquellos con puntajes menores a 12 (0.5%). Esto ilustra cómo un puntaje APACHE más alto se asocia directamente con un mayor riesgo. Sin embargo, este estudio también destacó que las escalas APACHE, desarrolladas en poblaciones de UCI generales (principalmente norteamericanas), pueden no ser tan precisas o incluso sobreestimar el riesgo en poblaciones muy específicas, como la de cirugía cardíaca, debido a las particularidades fisiológicas del postoperatorio.
La interpretación de un puntaje APACHE siempre debe realizarse en el contexto clínico completo del paciente. El puntaje proporciona una probabilidad de mortalidad basada en datos estadísticos de grandes cohortes de pacientes, pero no predice el resultado individual con certeza. Factores como la respuesta al tratamiento, la presencia de complicaciones no contempladas explícitamente en el modelo o la calidad general de la atención médica pueden influir en el resultado final.
Además, la validez de estos modelos puede variar entre diferentes unidades de cuidados intensivos o regiones geográficas debido a diferencias en los perfiles de pacientes, las prácticas de tratamiento y los recursos disponibles. Esto subraya la necesidad de recalibrar o validar estos sistemas de puntuación para poblaciones locales o subgrupos específicos de pacientes, como se sugirió en uno de los estudios revisados.
Las limitaciones de los estudios que evalúan estas escalas, como ser unicéntricos o retrospectivos, también deben considerarse al interpretar sus hallazgos y la aplicabilidad de los puntajes APACHE. A pesar de estas limitaciones, el APACHE II sigue siendo una herramienta de referencia en muchas UCI debido a su simplicidad y amplia validación, aunque APACHE IV ofrece una evaluación más detallada con más variables.
| Característica | APACHE II | APACHE IV |
|---|---|---|
| Año de Introducción | 1985 (Simplificación de APACHE I) | 2006 (Remodelación de APACHE III) |
| Número de Variables | 12 fisiológicas + Edad + Cirugía + Crónica | Más variables (añade ventilación mecánica, impacto sedación GCS, PaO2/FiO2, trombólisis, subgrupos enfermedad) |
| Complejidad | Menor | Mayor |
| Tiempo de Cálculo | Menor | Mayor |
| Uso Común | Muy extendido, considerado referencia | Utilizado, ofrece más detalle |
| Validación | Amplia en diversas UCI generales | Validación en evolución, resultados comparativos varían |
Preguntas Frecuentes sobre la escala APACHE:
¿Qué significa un puntaje APACHE bajo o alto?
Un puntaje APACHE bajo indica que el paciente tiene una menor disfunción fisiológica aguda y crónica, lo que se asocia con un menor riesgo predicho de mortalidad. Un puntaje APACHE alto indica una mayor disfunción, lo que se asocia con un mayor riesgo predicho de mortalidad.

¿Es el puntaje APACHE la única forma de saber si un paciente sobrevivirá?
No. El puntaje APACHE es una herramienta de pronóstico que calcula una probabilidad basada en datos de grandes poblaciones. Es una ayuda para el juicio clínico, pero no lo sustituye. El resultado final de un paciente depende de muchos factores, incluyendo la respuesta al tratamiento y la presencia de complicaciones.
¿Se usa el APACHE para todos los pacientes del hospital?
Principalmente se utiliza en pacientes ingresados en Unidades de Cuidados Intensivos (UCI), ya que está diseñado para evaluar la gravedad de enfermedades críticas.
¿Mi puntaje APACHE cambiará día a día?
El puntaje APACHE (especialmente APACHE II y IV) se calcula típicamente utilizando los peores valores fisiológicos registrados durante las primeras 24 horas de ingreso en la UCI. Refleja la gravedad inicial. Aunque la condición del paciente puede mejorar o empeorar, el puntaje APACHE inicial sirve como base para la predicción del pronóstico al ingreso.
¿Existe un puntaje APACHE "normal"?
No. APACHE es una escala de gravedad, no una medida de salud. No hay un puntaje "normal" como lo habría para la presión arterial. El puntaje 0 sería el de un paciente sin desviación fisiológica aguda y sin enfermedad crónica, lo cual es raro en una UCI.
En conclusión, la escala APACHE, en sus versiones II y IV, representa una herramienta invaluable en la evaluación de la gravedad y la predicción del pronóstico en pacientes críticos dentro de las Unidades de Cuidados Intensivos. Si bien no ofrece certezas, su capacidad para cuantificar la disfunción fisiológica y el riesgo asociado la convierte en un pilar en la toma de decisiones clínicas y en la investigación en cuidados intensivos. Sin embargo, su aplicación e interpretación siempre deben considerar el contexto específico del paciente y la población, reconociendo que es un modelo estadístico diseñado para apoyar, no reemplazar, la experticia clínica.
Si quieres conocer otros artículos parecidos a APACHE: Comprendiendo las Puntuaciones Críticas puedes visitar la categoría Sofas.

